Перейти к:
ВНЕРЕСПИРАТОРНЫЕ ПРОЯВЛЕНИЯ ИНФЕКЦИИ, ВЫЗВАННОЙ MYCOPLASMA PNEUMONIAE. МУКОЗИТ МИКОПЛАЗМЕННОЙ ЭТИОЛОГИИ
https://doi.org/10.35266/2949-3447-2025-3-9
Аннотация
По данным многочисленных российских и зарубежных публикаций, в 2023–2024 годах отмечался значительный рост внебольничных пневмоний у детей, при этом в Российской Федерации выявлены
многочисленные очаги групповой заболеваемости пневмонией, вызванной Mycoplasma pneumoniae, с преимущественным вовлечением в эпидемиологический процесс детского населения. В клинической картине респираторного микоплазмоза отмечается поражение различных этажей дыхательных путей с преимущественным вовлечением в патологический процесс нижних отделов, развитием бронхита и пневмонии, часто с синдромом бронхиальной обструкции на фоне мукостаза. При этом сведения о внереспираторных проявлениях данной инфекции в литературе малочисленны. Из внереспираторных проявлений наиболее часто отмечается поражение кожи в виде различных высыпаний, эрозивно-язвенные изменения слизистых, так называемые мукозиты, поражение сердечно-сосудистой системы с развитием кардитов, нарушений ритма, атритов. К более редким проявлениям относится гемолитическая и апластическая анемия, к наиболее тяжелым – поражение центральной нервной системы: энцефалиты, миелиты микоплазменой этиологии. В статье приведен клинический пример течения инфекции, вызванной Mycoplasma pneumoniae, у ребенка 10 лет с развитием тяжелого мукозита, протекающего в сочетании с поражением респираторного тракта и рядом других проявлений.
Для цитирования:
Сенягина Н.Е., Башлыкова Д.Д., Страхова Е.А., Розова Е.А., Глазов К.Д. ВНЕРЕСПИРАТОРНЫЕ ПРОЯВЛЕНИЯ ИНФЕКЦИИ, ВЫЗВАННОЙ MYCOPLASMA PNEUMONIAE. МУКОЗИТ МИКОПЛАЗМЕННОЙ ЭТИОЛОГИИ. Вестник СурГУ. Медицина. 2025;18(3):72–77. https://doi.org/10.35266/2949-3447-2025-3-9
For citation:
Senyagina N.E., Bashlykova D.D., Strakhova E.A., Rozova E.A., Glazov K.D. EXTRAPULMONARY MANIFESTATIONS OF INFECTION CAUSED BY MYCOPLASMA PNEUMONIAE. MYCOPLASMA PNEUMONIA-INDUCED MUCOSITIS. Vestnik SurGU. Meditsina. 2025;18(3):72–77. (In Russ.) https://doi.org/10.35266/2949-3447-2025-3-9
ВВЕДЕНИЕ
По данным многочисленных российских и зарубежных публикаций, в 2023–2024 гг. отмечался значительный рост внебольничных пневмоний у детей (ВБП). Так, в 2023 г. заболеваемость ВБП в России составила 498,0 случая на 100 тыс. населения, увеличившись по сравнению с 2022 г. на 22 % (398,4 случая на 100 тыс. населения), а по сравнению со среднемноголетним показателем – на 25 % [1]. При этом отмечено значительное (в 2,3 раза) снижение заболеваемости вирусной пневмонией (с 62,4 в 2022 г. до 26,9 на 100 тыс. населения в 2023 г.) и преобладание бактериальной этиологии ВБП (77,4 на 100 тыс. населения). В 2023–2024 гг. в Российской Федерации выявлены многочисленные очаги групповой заболеваемости пневмонией, вызванной Mycoplasma pneumoniae (M. рneumoniae), с преимущественным вовлечением в эпидпроцесс детского населения [1]. По данным литературы, микоплазменная пневмония (МП) наиболее часто регистрируется у детей дошкольного и школьного возраста, у взрослых с внебольничной пневмонией ее частота варьирует от 1,9 до 30 % [2–5]. Наибольшая заболеваемость МП приходится на осенне-зимний период и совпадает с подъемом заболеваемости респираторными инфекциями и гриппом [6]. Несмотря на то, что в последние годы микоплазменная инфекция – одна из наиболее обсуждаемых проблем педиатрии в мире, официальная регистрация и достоверная статистика заболеваемости различными формами данной патологии в России отсутствует, регистрируются лишь этиологически подтвержденные случаи МП [2–4].
Впервые M. рneumoniae как инфекционный агент, вызывающий атипичные пневмонии, была открыта в 1944 г. M. D. Eaton c коллегами. В течение многих лет считалось, что агент Итона (Eaton agent) имеет вирусную природу, т. к. проходит через фильтры, задерживающие обычные бактерии. В 1963 г. R. M. Chanock совместно с коллегами из ведущих университетов США, Великобритании, Дании, Нидерландов и Австралии доказал, что Eaton agent имеет бактериальное происхождение и относится к роду Mycoplasma. Учитывая характерные биологические свойства, тропизм к эпителию респираторного тракта, клинические проявления, было предложено его классифицировать как M. pneumoniae. В 1996 г. полностью расшифрован геном M. pneumoniae [7].
Достижения в изучении M. pneumoniae позволили объяснить многие особенности микоплазменной инфекции и в первую очередь респираторного микоплазмоза [7]. Микоплазмы, являясь прокариотами, имеют очень маленький размер генома и не имеют ригидной клеточной стенки, что обусловливает не только полиморфизм клеток, но и их устойчивость к бета-лактамам [6][7]. Другой особенностью микоплазм является способность прикрепляться к клеткам человека с помощью так называемых органелл-прикрепления и паразитировать на клеточной мембране, становясь недоступными для антител, комплемента и других факторов защиты хозяина. Это наряду со способностью M. pneumoniae подавлять фагоцитарную активность клеток хозяина и длительно сохраняться в лейкоцитах и перитонеальных макрофагах создает предпосылки для длительного персистирования M. pneumoniае. Выраженный тропизм M. pneumoniae к базальной мембране мерцательного эпителия дыхательных путей (от носовых ходов до терминальных бронхов), способность прикрепляться к специфическим тканевым поверхностям определяет развитие инфекционного процесса в слизистой оболочке дыхательных путей. Микоплазмы повреждают реснички, нарушают мукоцилиарный клиренс, приводят к гибели клеток и слущиванию их в просвет бронхов [7]. Как следствие – местные воспалительные реакции (назофарингит, трахеит, ларингит, острый бронхит, пневмония). При этом поражение нижних отделов респираторного тракта в связи с наличием выраженного мукостаза часто протекает с развитием бронхообструктивного синдрома [2][6][8]. Для микоплазменной пневмонии характерно наличие интерстициального типа воспаления, при этом отмечается распространенное поражение паренхимы и утолщение межальвеолярных перегородок за счет инфильтрации лейкоцитами, фолликулярный бронхиолит. Однако возможно тяжелое течение заболевания с развитием выпотного плеврита, некротизирующей пневмонии, развитие острого респираторного дистресс-синдрома. В последние годы часто регистрируется тяжелое сочетанное поражение легких на фоне респираторного микоплазмоза, ассоциированного с пневмококковой или гемофильной инфекциями, а также течение микоплазменной пневмонии, устойчивой к макролидам, характеризующейся сохраняющейся лихорадкой и/или отсутствием рентгенологической регрессии на фоне приема макролидных антибиотиков [9–11]. В основе развития ряда патологических состояний при микоплазменной инфекции лежит способность возбудителя длительно персистировать в клетках хозяина и размножаться не только вне-, но и внутриклеточно, нарушая нормальные регуляторные механизмы стволовых, иммунокомпетентных и других клеток. Микоплазмы вначале проявляют цитотоксический эффект, что активизирует систему комплемента, за этим следует иммунокомплексный процесс, а через 5–6 недель развиваются аутоиммунные механизмы [12].
Наблюдения последних лет несколько изменили отношение к микоплазменной инфекции как заведомо нетяжелой инфекции, а рефрактерная к макролидам тяжелая МП характеризуется чрезмерным иммунным ответом на патоген [10]. Наряду с респираторными симптомами заболевание может сопровождаться поражением кожи и слизистых (полиморфная экзантема, многоформная экссудативная эритема, узловатая эритема, эрозивный эктодермоз, синдром Стивенса – Джонсона, синдром Джанотти- Крости, язвенный стоматит и др.), системы кроветворения и гемостаза (гемолитическая анемия, апластическая анемия, тромбоцитопеническая пурпура, ДВС-синдром, гемофагоцитарный синдром), сердечно-сосудистой системы (кардиты, нарушение ритма, проводимости, васкулиты, инфаркт миокарда), опорно-двигательного аппарата и костно-мышечной системы (артралгии, острые/хронические артриты, острый рабдомиолиз), нервной системы (энцефалит, асептический менингит, миелит, синдром Гийена – Барре, полирадикулонейропатия, неврит глазного нерва, паралич лицевого нерва, инфаркт мозга), желудочно-кишечного тракта, печени и желчевыводящих путей (боли в животе, водянистая диарея, острый гепатит, синдром холестаза и др.), характерно наличие полиадении, в ряде случаев длительного субфебрилитета [12–14].
В инфекционную клиническую больницу № 23 г. Нижнего Новгорода госпитализируются дети и взрослые пациенты с тяжелыми проявлениями респираторных инфекций. Анализ возрастной структуры пациентов, находящихся на лечении с диагнозом острый бронхит микоплазменной этиологии (код по Международной классификации болезней (МКБ) J 20.0), пневмония микоплазменной этиологии (код МКБ J 15.7) в 2022–2024 гг., свидетельствует не только о достоверном росте числа госпитализированных в стационар с данными диагнозами, но и об увеличении числа взрослых пациентов. Так, за 2022 г. было госпитализировано 16 детей и 3 взрослых, в 2023 и 2024 гг. – 301 ребенок и 36 взрослых, 1 119 детей и 279 взрослых соответственно.
Наряду с респираторными проявлениями микоплазменной инфекции в ряде случаев отмечались и внереспираторные проявления преимущественно в виде полиморфных экзантем, многоформной экссудативной эритемы, узловатой эритемы, артралгий.
Цель – изучить внереспираторные проявления инфекции, вызванной Mycoplasma pneumoniae.
МАТЕРИАЛЫ И МЕТОДЫ
В данной работе проводилось изучение клинического случая, анализ данных литературных источников. Клинический случай изучался на базе первого отделения государственного бюджетного учреждения здравоохранения Нижегородской области «Инфекционная клиническая больница № 23 г. Нижнего Новгорода», главный врач Солошенко Наталья Геннадьевна, врач-инфекционист высшей категории. Учредитель медицинской организации: Министерство здравоохранения Нижегородской области. Представленные для демонстрации клинического случая фотографии сделаны и опубликованы на основании письменного добровольного согласия законного представителя ребенка, что соответствует этическим требованиям. В ходе проводимого исследования конфликта интересов между авторами не было.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Пациентка Н., возраст 10 лет. Заболела остро 08.03.2024. Отмечалось повышение температуры до фебрильных значений с хорошим эффектом от приема жаропонижающих средств, подкашливание, заложенность носа. Диагностирована ОРВИ средней тяжести. На 2-й день болезни появились крупные однокамерные везикулезные высыпания на губах, сохранялся подъем температуры. Через 8 дней от начала заболевания отмечалось усиление высыпаний на губах, появились афтозные элементы на слизистой рта, единичные везикулезные высыпания и мелкие эрозии на слизистой вульвы, отмечались ломота в теле, боль в области лучезапястных суставов, сохранялась заложенность носа, редкий влажный кашель, субфебрильная лихорадка. На амбулаторном этапе в качестве стартового антибиотика был назначен амоксициллин в дозе 50 мг/кг, в течение 3 дней приема положительная динамика не наблюдалась. Препарат был заменен на кларитромицин 15 мг/кг. Весь период амбулаторного лечения ребенок получал амброксол 45 мг/сутки 2 раза в день, проводилась обработка афт водным раствором метиленового синего. 18.03.2024 в связи с ухудшением состояния направлена на госпитализацию в инфекционную клиническую больницу № 23 г. Н. Новгорода (рис. 1).
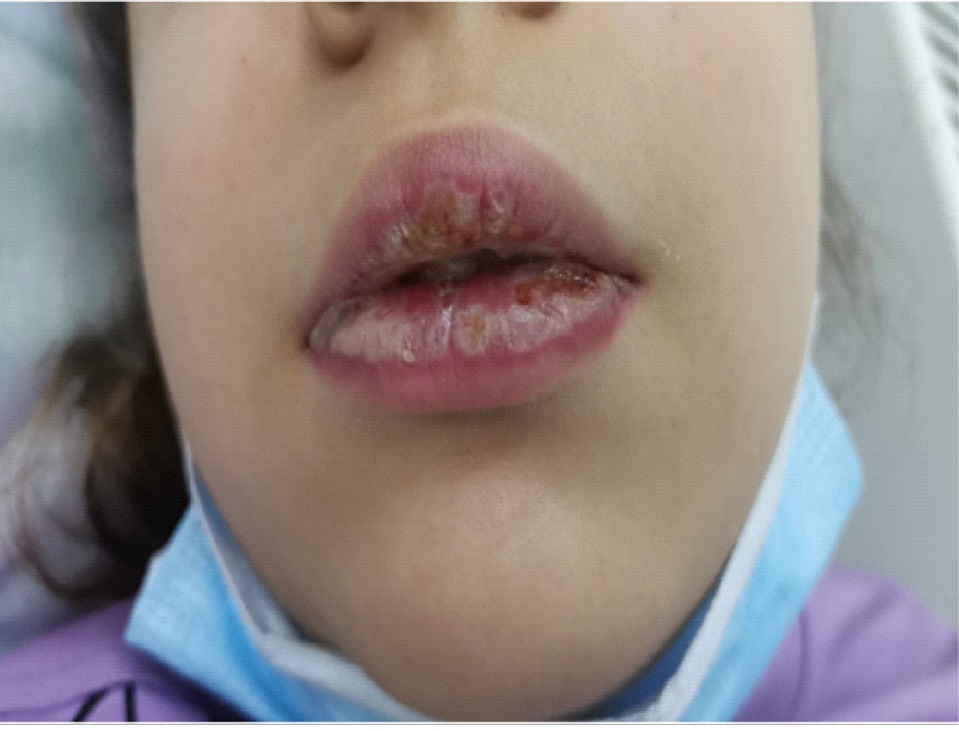
Рис. 1. Мукозит с поражением слизистой оболочки губ: везикулезные высыпания на губах, денудация слизистой
(8-й день болезни)
Примечание: фото авторов.
При поступлении состояние ребенка средней степени тяжести. Наблюдается фебрильная температура, частый малопродуктивный кашель. На кожных покровах в области лучезапястных суставов, живота отмечается макулопапулезная сыпь с умеренным кожным зудом. Слизистая ротовой полости ярко гиперемирована, на твердом небе множественные афты белого цвета, слизистая губ покрыта язвами с гнойным отделяемым, наблюдается хейлит (рис. 2).
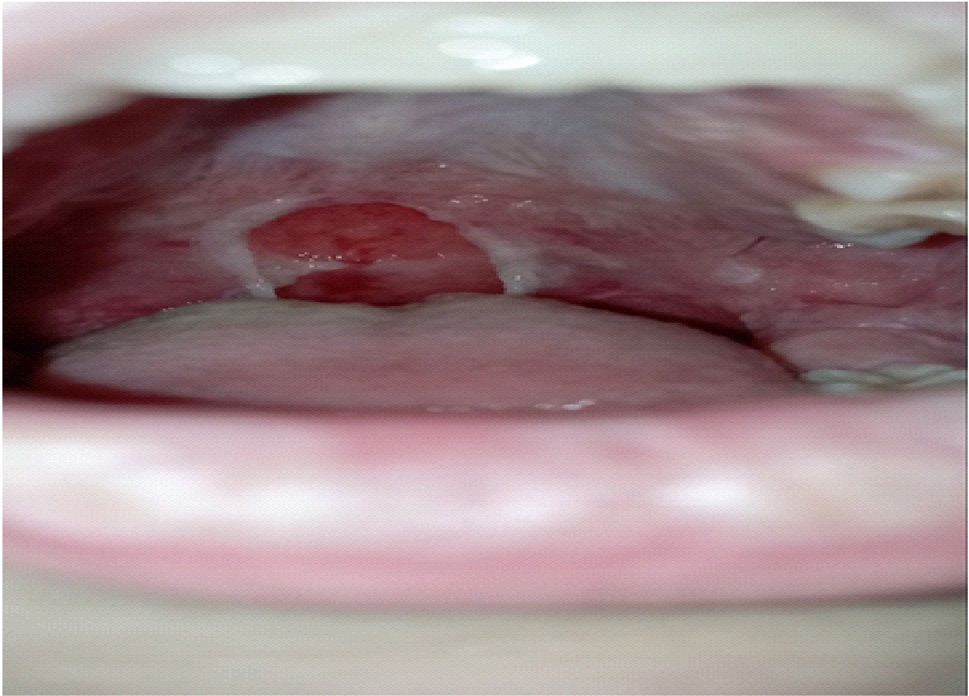
Рис. 2. Мукозит с поражением слизистой оболочки рта: денудация слизистой (9-й день болезни)
Примечание: фото авторов.
Ребенку были проведены лабораторные и инструментальные исследования. Общий анализ крови показал незначительный нейтрофильный лейкоцитоз, ускорение скорости оседания эритроцитов до 25 мм/ч. Серологически исключены: инфекция вируса простого герпеса 1, 2-го типа, активная цитомегаловирусная, Эпштейна – Барр вирусная и вирусом герпеса 6-го типа инфекции. Методом иммуноферментного анализа были выявлены антитела к Mycoplasma pneumoniae IgA пол. коэффициент позитивности (КП) = 4,7; IgM пол. КП = 4,9; IgG пол. КП = 7,5. Рентгенография органов грудной клетки без патологических изменений. При микроскопии мазка с афт выявлено большое количество нейтрофилов, кокковой флоры. Таким образом, на основании клинико-лабораторных данных пациентке поставлен диагноз: Острая микоплазменная инфекция, тяжелое течение: оральный и генитальный мукозит; конъюнктивит; острый бронхит, дыхательная недостаточность 0; артропатия, экзантема, вызванные Mycoplasma pneumoniаe. Проводимое лечение: комбинированная антибактериальная терапия макролидным антибиотиком кларитромицином (клацид per os 15 мг/кг) в сочетании и цефалоспоринами III поколения (цефтриаксон 2 г/сут в/м), муколитическая терапия (амброксол), пробиотики для восстановления кишечной микрофлоры, инфузионная терапия с целью детоксикации. На фоне лечения в течение трех дней состояние ребенка продолжало ухудшаться: отмечалось нарастание симптомов интоксикации, выраженный астенический синдром, отказ от приема пищи и жидкости в связи с выраженным болевым синдромом при пережевывании и глотании пищи, снижение диуреза. 19.03.24 по тяжести состояния, учитывая высокий риск развития бактериального и грибкового сепсиса, переведена в отделение реанимации и интенсивной терапии (ОРИТ), где находилась с 19.03.24 по 25.03.24 (рис. 3, 4).
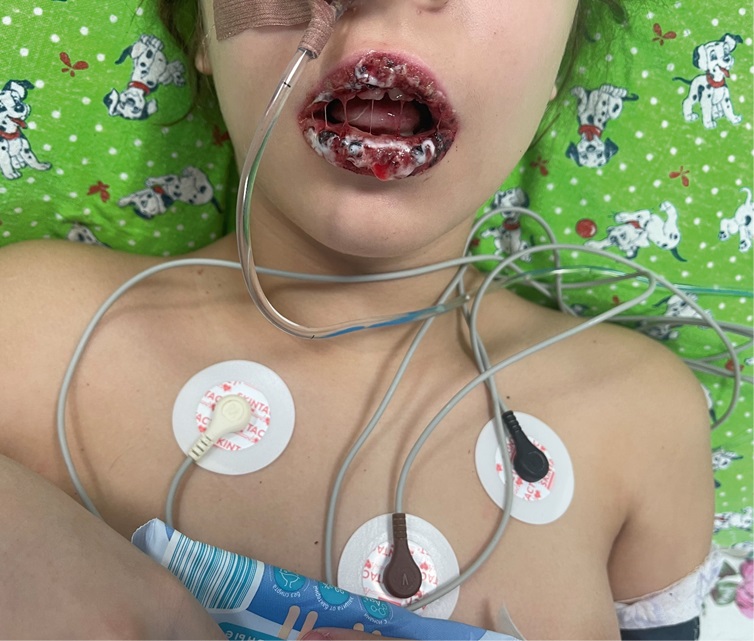
Рис. 3. Состояние перед переводом в ОРИТ (10-й день болезни)
Примечание: фото авторов.
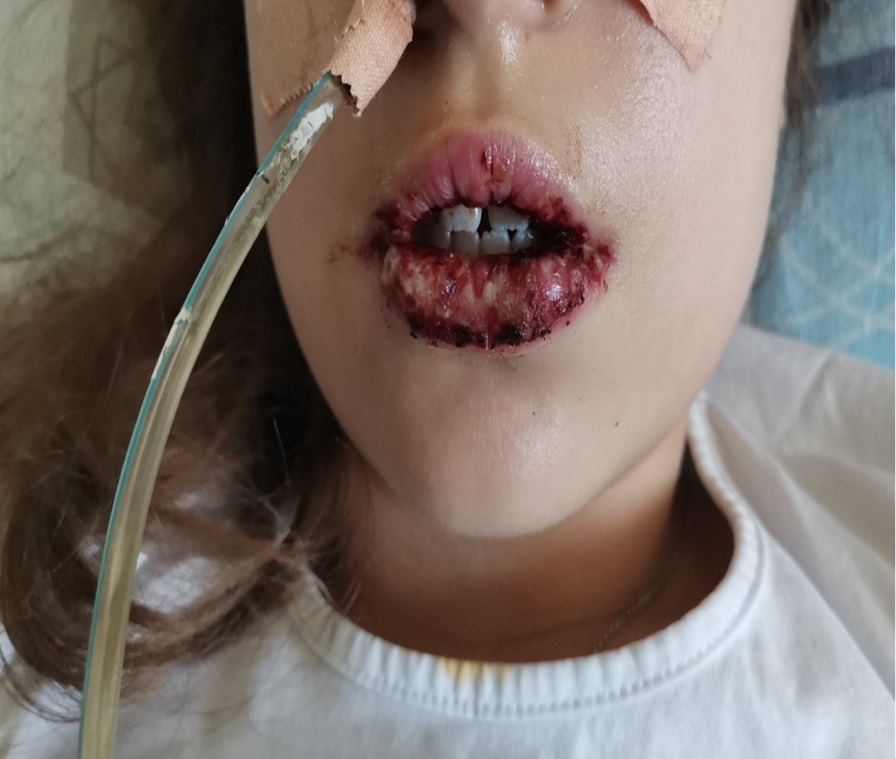
Рис. 4. Положительная динамика на фоне терапии в ОРИТ
(14-й день болезни)
Примечание: фото авторов.
Использованная ранее терапия дополняется назначением в/в иммуноглобулина человеческого 1,5 мл/кг, противогрибковой терапией (флуконазол 100 мг/сутки). Проводится коррекция антибиотикотерапии: цефтриаксон заменяется на цефоперазон+сульбактам 40 мг/кг/сут каждые 6–8 часов. Местно: полоскание ротоглотки раствором кетопрофена лизиновой соли, раствором фурацилина, с последующей обработкой облепиховым маслом. Получает питание через зонд. В динамике отмечается уменьшение выраженности симптомов интоксикации, регрессирование катарального синдрома, постепенная эпителизация эрозивно-язвенных дефектов слизистой ротовой полости и губ, наружных половых органов в динамике менее выражены, купирование экзантемы, суставного синдрома. Ввиду положительной динамики пациентка для дальнейшего лечения переводится в инфекционное детское отделение. Курс антибактериальной терапии завершен в инфекционном детском отделении 30.03.24 (составил 13 дней), курс внутривенного человеческого иммуноглобулина – 5 дней, продолжалось симптоматическое и местное лечение. 01.04.24 ребенок был выписан домой с улучшением в удовлетворительном состоянии. Даны рекомендации по соблюдению охранительного режима, рекомендовано продолжить курс терапии пробиотиками до 1 месяца (аципол 1 капсула 3 р/д). В динамике отмечена эпителизация эрозивно-язвенных-дефектов слизистой рта и губ (рис. 5).
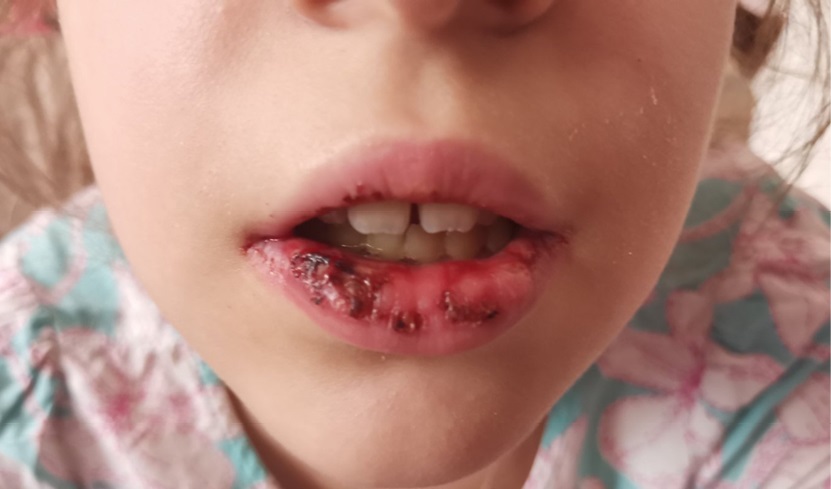
Рис. 5. Состояние слизистых через 4 дня после выписки
(28-й день болезни)
Примечание: фото авторов.
ЗАКЛЮЧЕНИЕ
В 2023–2024 гг. наблюдался значительный эпидемический подъем заболеваемости респираторным микоплазмозом. Наряду с респираторными симптомами при инфекции, вызванной M. pneumoniae, отмечается широкий полиморфизм внереспираторных проявлений, о чем должны быть информированы врачи различных специальностей, а обследование на M. pneumoniae должно включаться в план обследования пациентов при проведении диагностического поиска в сложных клинических случаях. В настоящее время в отечественной литературе имеются немногочисленные данные о редко встречающихся проявлениях, ассоциированных с M. pneumoniae. Приведенный клинический случай может представлять интерес для педиатров, врачей общей практики, терапевтов, инфекционистов. Правильная и четкая врачебная тактика при проведении диагностики и дифференциальной диагностики при наличии внереспираторных проявлений респираторного микоплазмоза определяет персонифицированные подходы к лечению, а также прогноз заболевания.
Список литературы
1. О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2023 году: государственный доклад. М. : Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2024. 364 с.
2. Спичак Т. В. Респираторная микоплазменная инфекция у детей: насколько мы продвинулись в решении проблем? // Педиатрия. Журнал им. Г. Н. Сперанского. 2015. Т. 94, № 6. С. 128–133.
3. Miyashita N. Atypical pneumonia: Pathophysiology, diagnosis, and treatment // Respiratory Investigation. 2022. Vol. 60, no. 1. P. 56–67. https://doi.org/10.1016/j.resinv.2021.09.009.
4. Чучалин А. Г., Авдеев С. Н., Абросимов В. Н. Пульмонология : национал. руководство. М. : ГЭОТАР-Медиа, 2020. 800 с.
5. Krafft C., Christy C. Mycoplasma pneumonia in children and adolescents // Pediatrics in Review. 2020. Vol. 41, no. 1. P. 12–19. https://doi.org/10.1542/pir.2018-0016.
6. Инфекционные болезни / под ред. Н. Д. Ющук, Ю. Я. Венгерова. 3-е изд. М. : ГЭОТАР-Медиа, 2023. 1104 с.
7. Saraya T. Mycoplasma pneumoniae infection: Basics // Journal of General and Family Medicine. 2017. Vol. 18, no. 3. P. 118–125. https://doi.org/10.1002/jgf2.15.
8. Principi N., Esposito S. Mycoplasma pneumoniae and Chlamydia pneumoniae cause lower respiratory tract disease in pediatric patients // Current Opinion in Infectious Diseases. 2002. Vol. 15, no. 3. P. 295–300. https://doi.org/10.1097/00001432-200206000-00013.
9. Al Yazidi L. S., Hameed H., Kesson A. et al. A 6-year-old girl with severe, focal Mycoplasma pneumoniae pneumonia // Journal of Paediatrics and Child Health. 2019. Vol. 55, no. 1. P. 107–109. https://doi.org/10.1111/jpc.14141.
10. Chiu C.-Y., Chen C.-J., Wong K.-S. et al. Impact of bacterial and viral coinfection on mycoplasmal pneumonia in childhood community-acquired pneumonia // Journal of Microbiology Immunology and Infection. 2015. Vol. 48, no. 1. P. 51–56. https://doi.org/10.1016/j.jmii.2013.06.006.
11. Tsai T.-A., Tsai C.-K., Kuo K.-C. et al. Rational stepwise approach for Mycoplasma pneumoniae pneumonia in children // Journal of Microbiology Immunology and Infection. 2021. Vol. 54, no. 4. P. 557–565. https://doi.org/10.1016/j.jmii.2020.10.002.
12. Christie L. J., Honarmand S., Talkington D. F. et al. Pediatric Encephalitis: What is the role of mycoplasma pneumoniae? // Pediatrics. 2007. Vol. 120, no. 2. P. 305–313. https://doi.org/10.1542/ peds.2007-0240.
13. Terraneo L., Lava S. A. G., Camozzi P. et al. Unusual Eruptions associated with mycoplasma pneumoniae respiratory infections: Review of the literature // Dermatology. 2015. Vol. 231, no. 2. P. 152–157. https://doi.org/10.1159/000430809.
14. Колганова Н. И., Овсянников Д. Ю., Анджель А. Е. и др. Внелегочные проявления инфекции, вызванной Mycoplasma pneumoniae, у детей // Детские инфекции. 2024. Т. 23, № 2. С. 45–51. https://doi.org/10.22627/2072-8107-2024-23-2-45-51.
Об авторах
Н. Е. СенягинаРоссия
кандидат медицинских наук, доцент
Д. Д. Башлыкова
Россия
заведующая инфекционным отделением
Е. А. Страхова
Россия
студент
Е. А. Розова
Россия
студент
К. Д. Глазов
Россия
студент
Рецензия
Для цитирования:
Сенягина Н.Е., Башлыкова Д.Д., Страхова Е.А., Розова Е.А., Глазов К.Д. ВНЕРЕСПИРАТОРНЫЕ ПРОЯВЛЕНИЯ ИНФЕКЦИИ, ВЫЗВАННОЙ MYCOPLASMA PNEUMONIAE. МУКОЗИТ МИКОПЛАЗМЕННОЙ ЭТИОЛОГИИ. Вестник СурГУ. Медицина. 2025;18(3):72–77. https://doi.org/10.35266/2949-3447-2025-3-9
For citation:
Senyagina N.E., Bashlykova D.D., Strakhova E.A., Rozova E.A., Glazov K.D. EXTRAPULMONARY MANIFESTATIONS OF INFECTION CAUSED BY MYCOPLASMA PNEUMONIAE. MYCOPLASMA PNEUMONIA-INDUCED MUCOSITIS. Vestnik SurGU. Meditsina. 2025;18(3):72–77. (In Russ.) https://doi.org/10.35266/2949-3447-2025-3-9




















